人类抗击疟疾的战役,正迎来一个巨大挑战。
最近,世界卫生组织(WHO)、法国巴斯德研究所、美国哥伦比亚大学及卢旺达本地科学家们联合研究发现,在卢旺达疟疾患者的血液样本中,出现了对青蒿素药物耐药性突变的疟原虫。
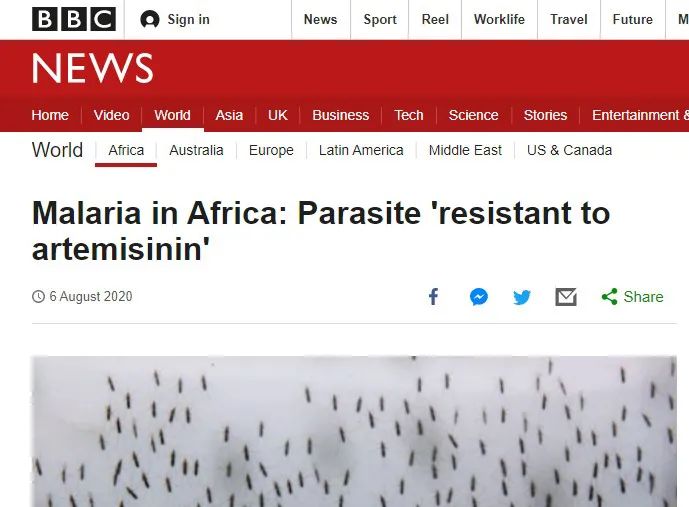
BBC报道,非洲发现耐青蒿素的疟原虫
疟原虫是引起疟疾的主因,而青蒿素是抗击疟疾的一线药物。非洲发现耐青蒿素的疟原虫,将会对全球抗疟形势产生巨大威胁。
目前,疟疾依旧是全球范围内的一大传染病。
WHO统计,2018年,全球大约有2.28亿疟疾病例,大约40.5万人因疟疾死亡,大多是5岁以下儿童。疟原虫的耐药性一直都是抗疟过程中的难点,因为这意味着疟疾将变得越来越难以治疗。

被疟疾推向灭亡的古罗马
疟疾在地球上至少存在了50万年,人类的历史几乎就是一部抗疟史。
在中国,《黄帝内经》中有“疟论”和“刺疟”二个篇章,认为疟疾是某种“邪气”引发,治疗则以针灸为主,后世的中医又发展出用小柴胡汤、清脾饮、常山酒等药方治疗疟疾。

自古以来,为祸最深的疟疾疫区,其实并不是非洲或东南亚,而是亚平宁半岛。
早在2000年前的古罗马时期,由于连年开垦,水土流失,亚平宁半岛生态恶化,蚊虫滋生。

古罗马
能在罗马人屋子里过冬的羽斑按蚊,将恶性疟原虫在人群中传播开来——罗马人的新生儿成活率下降,不到半数能存活下来;成年人体质也变得虚弱,很多人活不到20岁,罗马帝国的生产力和战斗力大幅下降,在疟疾的助推下国力衰退走向灭亡。

罗马帝国灭亡后,疟疾在亚平宁半岛更加肆虐。
从1492年到1590年,不到100年时间,先后有五位教皇死于疟疾——1590年,教皇乌尔班七世在位仅12天就因疟疾去世。
各地红衣主教赶到罗马送葬并推选新教皇,其中一些人却同样因疟疾死在罗马,以至于到了后来,一些红衣主教干脆拒绝前往罗马。
当时,欧洲人称疟疾为“意大利病”。
16世纪,西班牙传教士发现秘鲁当地人用金鸡纳树树皮治疗高烧时发冷打摆的症状,便试着用金鸡纳树树皮治疗同样有打摆症状的疟疾,发现果然有奇效。
1630年,西班牙传教士普遍使用金鸡纳霜治疗疟疾,随后金鸡纳霜从美洲传到欧洲,进而传遍世界。
然而,并不是每一种金鸡纳树的树皮都能抗疟疾,就算找对了树,也必须在合适时间剥取树皮才行。
1685年,英国国王查尔斯二世得了疟疾后马上服用了金鸡纳树皮粉,但仍于4天后死亡。

金鸡纳树皮

康熙知道奎宁的副作用多霸道
随着现代医学发展,金鸡纳树皮与疟疾的神秘面纱才慢慢揭开。
1820年,法国科学家皮埃尔·佩尔蒂埃和约瑟夫·卡芳杜成功分离出金鸡纳树皮中的有效成分,并命名为“奎宁”;
奎宁被发现
1880年,法国医生拉韦朗确认了引发疟疾的疟原虫,并确认了它的致病机理;
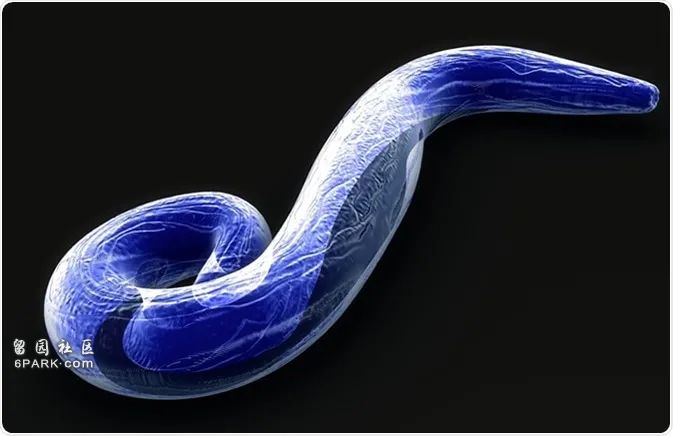
3D放大后的疟原虫
1892年,英国医学家曼森和罗斯找到了疟原虫的体外宿主——按蚊。
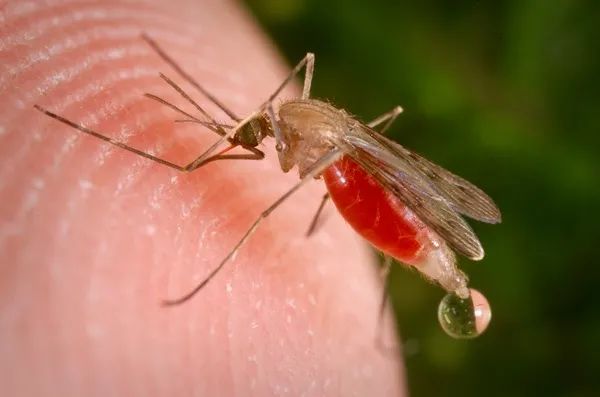
按蚊
寄生于人体的疟原虫有四种,即间日疟原虫、三日疟原虫、恶性疟原虫和卵形疟原虫,得了疟疾通常都会导致间歇性发烧、寒战、剧烈头痛和肌肉痛,而多数死亡病例是由间日疟、卵型疟和恶性疟导致。
通过漫长进化,疟原虫生命力极强,它们在人体内无性繁殖,在按蚊体内则变成有性繁殖。
疟原虫传播
奎宁出现后,曾有人预言,只需九个月就能彻底消灭疟疾,这显然乐观过头了。
我们都知道,康熙皇帝染上疟疾后被法国传教士进献的金鸡纳霜救了回来,也知道曹雪芹祖父曹寅没等到康熙御赐的金鸡纳霜就因疟疾去世。
电视剧《康熙王朝》中的片段
但是很多人并不知道,康熙派驿马星夜送药的同时,特意在批复中再三叮嘱:“若不是疟疾,此药用不得,须要认真。万嘱!万嘱!”
康熙恐怕体验过奎宁(金鸡纳霜)霸道的副作用,除了耳鸣、耳聋、腹泻、头痛和视力障碍,有的病人还会出血、白细胞数量下降、血凝等,严重者可能会死亡。

奎宁片剂
此外,服用奎宁还可能引发溶血性贫血,即过去所谓的“黑水热”,病人会腹泻、呕吐、腹痛,最后流黑尿而死,因此并非所有人都愿意服用奎宁。
1902年,意大利下决心甩掉“疟疾疫区”的帽子,为国民免费发放奎宁,可是严重副作用吓退了大部分国民,很多农民甚至拿奎宁喂猪。

疟疾战胜了人工合成的氯喹
因为没有更好的选择,奎宁直到二战还是主流抗疟药物。

1943年,美国军方查看华盛顿附近生长的金鸡纳幼苗
1942年,瓜岛美军几乎全部身患疟疾,整个东南亚,60%的盟军得了疟疾。
麦克阿瑟曾说,他的士兵三分之一正在得疟疾,三分之一刚刚从疟疾中恢复,只有三分之一能够战斗。
然而,当时奎宁原料金鸡纳树主产地已被荷兰人移植到东南亚,随着德国入侵荷兰、日本占领东南亚,全球95%的奎宁原料来源落入轴心国之手。

1943年3月,新几内亚患疟疾的盟军士兵
盟军急需研究人工合成类奎宁药物。
早在1934年,德国拜耳公司就研究出合成药物“氯喹”,只是试验后发现对人体毒性太大,一直没有推广。
随着前线吃紧,美国科学家筛选上万种化合物后,还是认为氯喹是副作用相对最小、效果最好的抗疟疾药物。
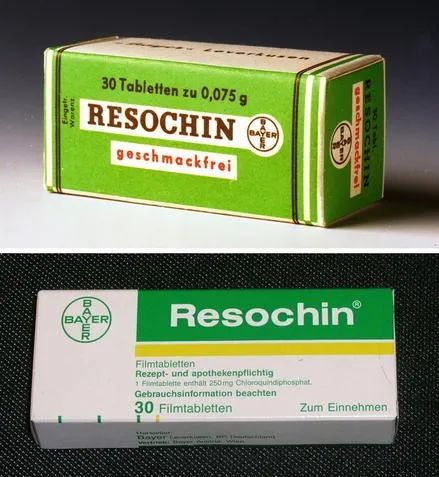
德国拜耳的氯喹
1944年起,氯喹开始配发给盟军,二战结束后,又开始供给大众,经过临床实验,科学家们发现氯喹比奎宁的效果好8-32倍,此后奎宁不再作为常用抗疟药物。
可惜好景不长。
1957年,两名石油地理学家因恶性疟疾被送入达拉斯的医院,氯喹没起作用。
没过多久,马里兰州的医院治疗了一位从泰国感染恶性疟疾的病人,也发现氯喹毫无作用。
整个东南亚,氯喹无效的情况越来越多。
氯喹能抑制疟原虫,是因为它可以进入疟原虫消化食物的食物泡,疟原虫来不及将氯喹排出体外,就会被氯喹杀死。
可是部分疟原虫却在东南亚斑须按蚊和大劣按蚊体内突变出了pfmdr1基因,基因突变后的疟原虫排出氯喹的速度是其他疟原虫的50倍,足以在被氯喹杀死前将之排出体外。
越南战争,把越南丛林变成了耐药性疟原虫的培养箱。
从1962年到1963年,驻越美军只出现了20例疟疾病例,而在1965年到1970年之间,驻越美军疟疾病例已猛增到4万多例。
人们终于意识到,耐药性疟疾已经遍布东南亚乃至整个西太平洋地区。
1967年,美军排队领抗疟药
青蒿素广泛应用得太晚了
人类急需新的特效药,而中国的屠呦呦等科学家在1972年成功得到全新药物结构的抗疟药物——青蒿素。
青蒿素与奎宁和氯喹的药理截然不同,能更快杀死疟原虫,且副作用更小,对耐药性疟原虫一样有杀伤作用。
屠呦呦
青蒿素在越战后期投入使用,让北越的恶性疟死亡率下降了30%。
从1980年到1990年,中国每年的疟疾病例也从200万下降到90万。
此后,中国科学家又在青蒿素的基础上开发出青蒿琥酯、蒿甲醚、双氢青蒿素等系列抗疟药物。
2002年,WHO将青蒿素衍生物列入基本药物目录,成为很多国家首选的一线抗疟药物。
青蒿
然而,青蒿素从被发现到被正式广泛应用,已经过去了足足30年,这30年中,耐药性疟原虫已经成了气候。
主流的抗疟药物奎宁、氯喹、阿莫地喹、甲基氟氯喹、羟氯喹、卤芬酯、奎纳定等,都使疟原虫产生基因突变出现耐药性。
从1982年到1997年,全球疟疾病例是1962年到1981年之间的4倍。
而在青蒿素衍生物成为很多国家的抗疟首选后,部分国家的应用效果并不理想。
一方面,国际组织资助给当地政府购买青蒿素衍生物的专款,只有不到一半用在购买药品上,其余都被挪作他用,而市场上的青蒿素大多为非标准化生产,甚至充斥着假药;
另一方面,大多数病人未能服满一个疗程。
志愿者在分发药品
这又给了疟原虫变异的时机。
到2007年,单一使用复合青蒿素,已经对30%的疟疾病例无效。
在柬埔寨进行的大规模使用青蒿素治疗疟疾的临床试验中,虽然其表现仍非常有效,但始终无法彻底消灭疟原虫,总有极少数疟原虫顽强地存在着。
各种迹象表明,和其他抗疟疾药一样,耐青蒿素的疟原虫也出现了。
联合疗法也遭遇耐药性
2007年,WHO叫停以口服青蒿素为基础的单一疗法,推荐使用青蒿素为基础的联合疗法。
然而,耐联合疗法的疟原虫又出现了。
最近几年,WHO和东南亚国家的多项研究表明,在柬埔寨、泰国、缅甸、越南等国家,对疟疾感染者采用青蒿素联合疗法的三天周期治疗过程中,疟原虫清除速度逐渐变缓,并产生对青蒿素的抗药性。
东南亚国家
专家分析,青蒿素在人体内半衰期很短,只有1至2小时,而临床推荐采用的青蒿素联合疗法疗程为3天,青蒿素真正高效的杀虫窗口只有4到8个小时。
现有的耐药疟原虫,充分利用了青蒿素半衰期短的特性,改变生活周期或暂时进入休眠状态,以规避敏感杀虫期。同时,疟原虫对青蒿素联合疗法中的辅助药物也可产生明显的抗药性,使青蒿素联合疗法出现失效。
去年,屠呦呦团队提出新的治疗应对方案:一是适当延长用药时间,由三天疗法增至五天或七天疗法;二是更换青蒿素联合疗法中已产生抗药性的辅助药物。
不过,耐青蒿素的疟原虫队伍一直在壮大,原本耐青蒿素疟原虫在东南亚出现后,科学家们就担心非洲也会出现耐青蒿素疟原虫,不料现在果真变成了现实。
科学家们还发现,非洲的耐青蒿素疟原虫,并不是从东南亚传过来的,而是非洲本地疟原虫独自变异,这说明疟原虫的变异和适应性正在加快,新的青蒿素治疗应对方案,不知道还能够为人类坚持多久。
除了特效药,疟疾疫苗的研发也并不理想,由于开发投入少,加上疟原虫每个生长阶段有不同特点,疫苗研发难度大,因此WHO认证的疟疾疫苗仅有葛兰素史克公司的(RTS, S/AS01),主要针对非洲儿童中的恶性疟。
人类与疟疾的拉锯战,恐怕还会僵持下去。